Prevención de las lesiones por presión y los riesgos
En esta sección, obtendrá la siguiente información:
Cómo proteger la piel
Mantener la integridad de la piel es fundamental para protegerla de las lesiones por presión, y es de especial importancia en los pacientes que padecen incontinencia. Cuando la orina o las heces entran en contacto con la piel, puede aumentar el riesgo de que se forme una lesión por presión.1
En el caso de un paciente que presente incontinencia, se debe seguir la siguiente rutina de tres pasos después de cada episodio de incontinencia:
Paso 1: Limpieza
Limpie la piel con un producto de pH balanceado a fin de conservar el amanto ácido de la piel.
Paso 2: Humectación
Considere la idea de usar un producto humectante para hidratar la piel.
Paso 3: Protección
Utilice una barrera contra la humedad para proteger la piel de la orina, las heces y el exceso de humedad.2
CONSEJO: Use telas de baja fricción.
Los estudios demuestran que las telas como la seda reducen la fuerza de cizallamiento, minimizan la irritación cutánea y se secan más rápido que las telas de algodón o mezcla de algodón. Los pacientes que utilizan sábanas de seda también presentan menos lesiones por presión que quienes usan sábanas de algodón convencional.1
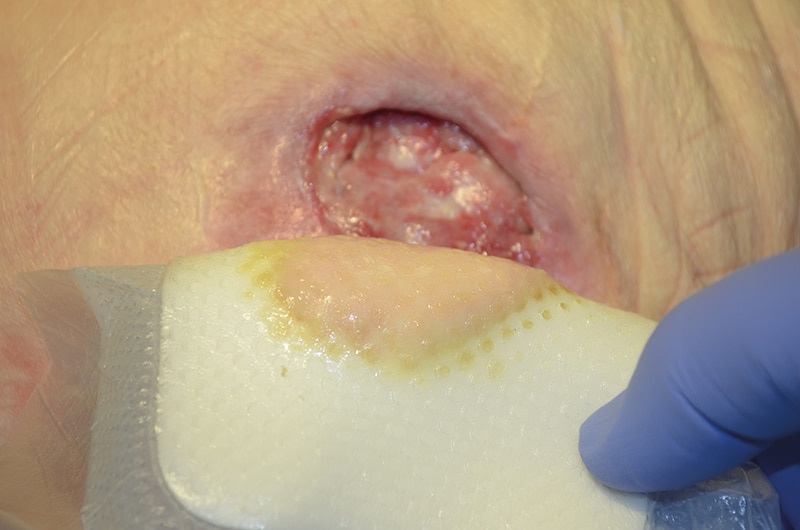
Cómo usar los apósitos protectores
Losestudios realizados demuestran que el uso de un apósito de espuma con silicona de varias capas puede proteger la piel y prevenir las lesiones por presión.
Para elegir el apósito adecuado, debe hacerse las siguientes preguntas:
- ¿Tiene el tamaño y el diseño adecuados?
- ¿Permite controlar el microclima (p. ej., la humedad) de la piel?
- ¿Es fácil de colocar y retirar?
- ¿Permanece en su lugar?
- ¿Me permite evaluar periódicamente la piel debajo del apósito?
- ¿Es cómodo e hipoalergénico?
- ¿Es económico y fácil de conseguir?
Si decide utilizar un apósito protector, debe hacer lo siguiente:
- continuar cambiando al paciente de posición con frecuencia;
- evaluar la piel debajo del apósito al menos una vez por día;
- cambiar el apósito si está sucio o demasiado húmedo, o si se desprende o se sale de su lugar.
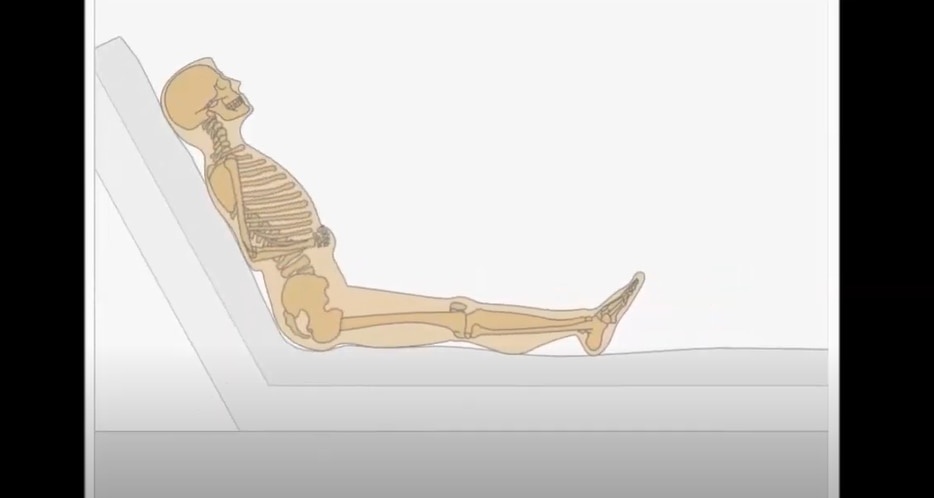
Cómo usar el cambio postural
Los pacientes que no pueden moverse por sus medios tienen más probabilidad de presentar lesiones por presión. Cuando permanecen acostados o sentado en una sola posición durante un tiempo prolongado, se ejerce presión sobre ciertas partes del cuerpo. Si la persona no cambia de posición con frecuencia, esa presión puede causar daños en la piel y los tejidos subyacentes, y derivar en la formación de una lesión por presión.1
Por este motivo, una parte importante de la prevención de lesiones por presión consiste en cambiar la posición del paciente o moverlo.1,3
El objetivo del cambio postural es:
- Disminuir el nivel de presión sobre las áreas vulnerables del cuerpo del paciente
- Reducir el tiempo en que esas áreas reciben presión
Consejos para el cambio postural
Cuando elija una posición para el paciente, asegúrese de evaluar si realmente aliviará la presión sobre las áreas vulnerables.
Mire este video para ver la forma correcta de realizar el cambio postural.
|
Lo que debe hacer:1 |
Lo que no debe hacer:1 |
|
Utilice equipos y técnicas manuales para reducir la fricción y el cizallamiento |
No coloque al paciente de modo que se apoye sobre prominencias óseas (áreas en las que el hueso está cerca de la superficie de la piel) o dispositivos médicos. |
|
Mantenga la cabecera de la cama en la posición más plana posible. |
No deje debajo del paciente equipos que deban moverse o manipularse. |
|
Busque alternativas para que el paciente se siente en la cama (p. ej., durante las comidas). |
No rote al paciente sobre una superficie del cuerpo que aún esté enrojecida por un episodio previo de carga de presión. |
|
Coloque al paciente en decúbito lateral formando un ángulo de 30 grados (ver la Imagen 1). |
No frote ninguna área de la piel que esté enrojecida, ya que puede aumentar el riesgo de que se forme una lesión por presión. |
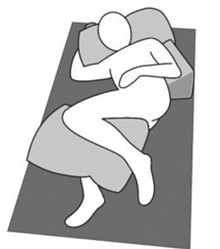
Imagen 1:
Las pautas recomiendan colocar al paciente en decúbito lateral formando un ángulo de 30 grados, como se muestra en esta imagen.
Si el paciente está en silla de ruedas, tenga presente lo siguiente:
- Trate de limitar a 60 minutos o menos el tiempo que el paciente esté sentado.
- Trate de rotar al paciente periódicamente. Por ejemplo, incline al paciente hacia adelante o utilice un dispositivo de elevación/apoyapiés elevable.
- Elija una posición reclinada para que el paciente se siente con las piernas elevadas.
- Asegúrese de que los pies del paciente estén bien apoyados, a fin de evitar que se deslice cuando se siente erguido en una silla común o de ruedas.
¿Con qué frecuencia debo cambiar al paciente de posición?
Para saber con qué frecuencia debe cambiar la posición del paciente, es necesario que comience por evaluar el riesgo de formación de lesiones por presión. Preste especial atención al nivel de actividad del paciente y a su capacidad de movimiento. Estos factores son importante porque cuanto menos activo sea y menos movilidad tenga, mayor será el riesgo de que presente una lesión por presión.1
Tenga en cuenta los siguientes factores a la hora de planificar el programa de cambio postural:
- ¿En qué estado se encuentra la piel del paciente?
- ¿Qué tolerancia tienen la piel y los tejidos (es decir, hasta dónde soportan la presión)?
- ¿Cuál es el estado general del paciente desde el punto de vista médico?
- ¿Cuáles son mis objetivos generales de tratamiento?1
Debe tener presente que es necesario cambiar al paciente de posición a lo largo del día. Asegúrese de dejarlo registrado con claridad cada vez que lo haga.3
CONSEJO: Pruebe con un cronograma de cambio cada dos horas como punto de partida.3
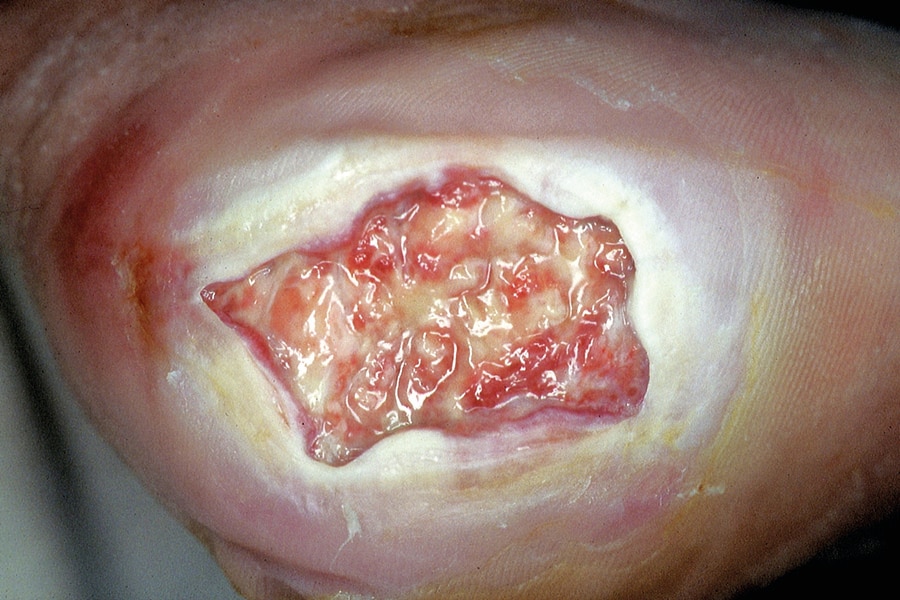
Cómo evitar las lesiones por presión en el talón
Si la evaluación indica que el paciente corre riesgo de presentar una lesión por presión en el talón, debe elevar el talón. Para hacerlo, utilice un dispositivo antiescaras que mantenga el talón en suspensión o una almohada o almohadón de espuma, los cuales deben estar diseñados específicamente para el talón.
El dispositivo antiescaras ayudará a distribuir el peso de la pierna a lo largo la pantorrilla, sin ejercer presión sobre el tendón de Aquiles.
Debe asegurarse de que:
- los talones no estén apoyados sobre la superficie de la cama;
- las rodillas estén levemente flexionadas (en un ángulo de 5 a 10 grados);
- la presión esté distribuida a lo largo de las pantorrillas.
¿Sabía que…?
Casi el 80 % de las lesiones por presión de categoría IV se ubican en el talón y el sacro.
Referencias
- European Pressure Ulcer Advisory Panel, National Pressure Injury Advisory Panel and Pan Pacific Pressure Injury Alliance (2019). Prevention and Treatment of Pressure Ulcers/Injuries: Clinical Practice Guidelines. The International Guideline. Emily Haesler (Ed.). EPUAP/NPIAP/PPPIA.
- Lyder, C. H., Ayello, E. A. (2008). Chapter 12: Pressure Ulcers: A Patient Safety Issue. In Huges, R. G. (Editor) Patient Safety and Quality: An Evidence-Based Handbook for Nurses.
- Woo, K. Y., Van Den Kerkhof, E. Jimenez, C. (2016). Chapter 1: Quality of Life and Chronic Wound Care. In Baranoski, S., Ayello, E. A. (Editor), Wound Care Essentials – Practice Principles. 4th edition. Wolters Kluwer: Philadelphia.
También podría interesarle…
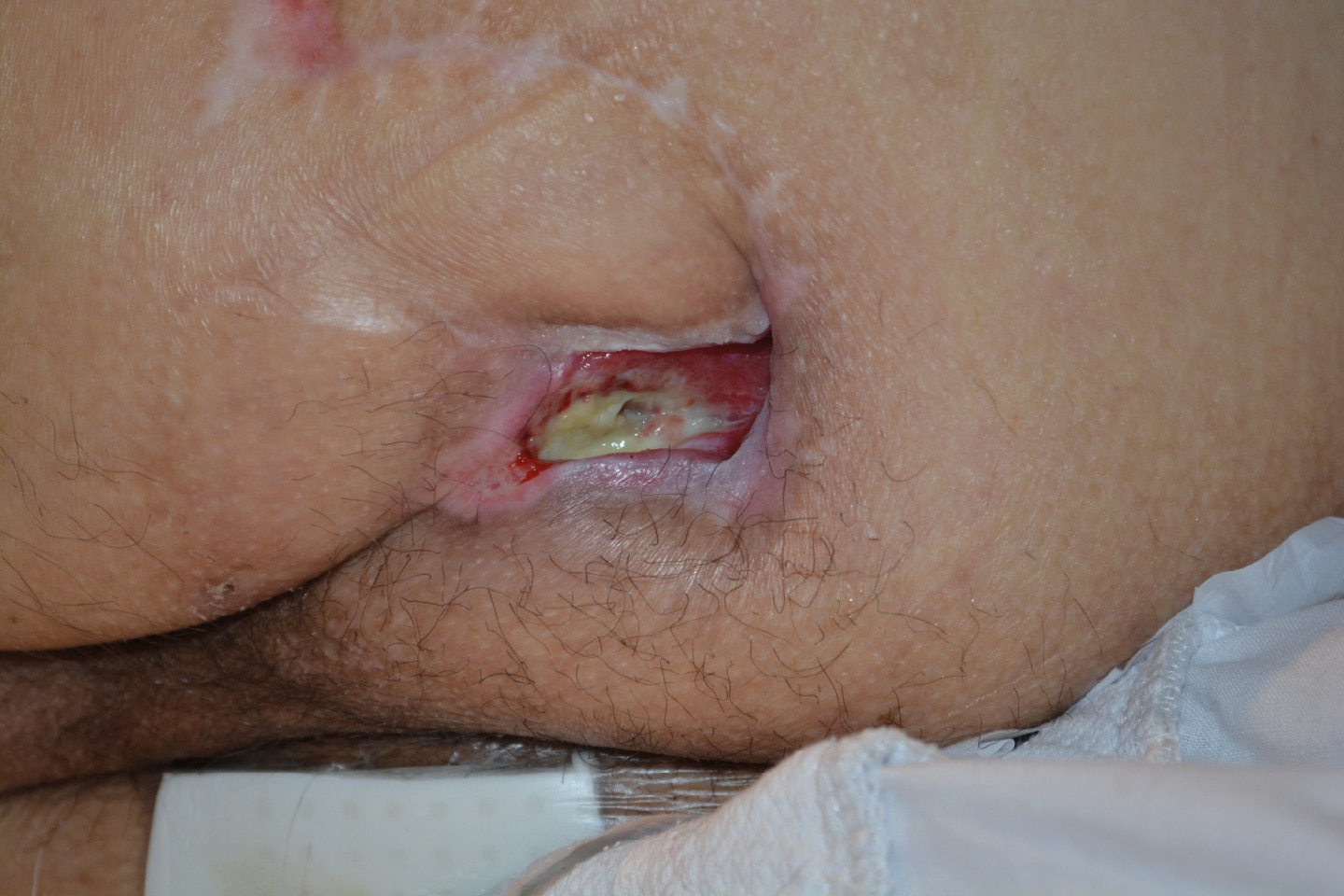
Video de un caso clínico
Vea cómo se manejó una úlcera por presión recurrente utilizando apósito de espuma con silicona.
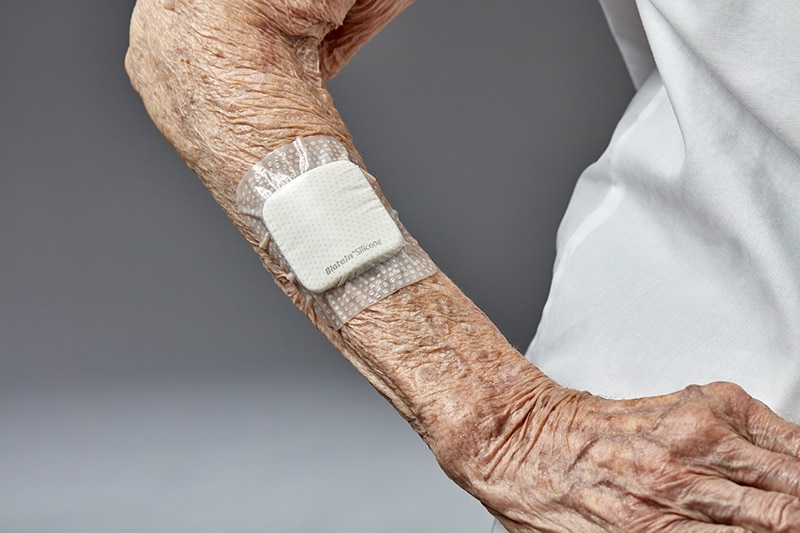
Apósitos de espuma con silicona
Obtenga información sobre cómo usar un apósito de espuma con silicona.
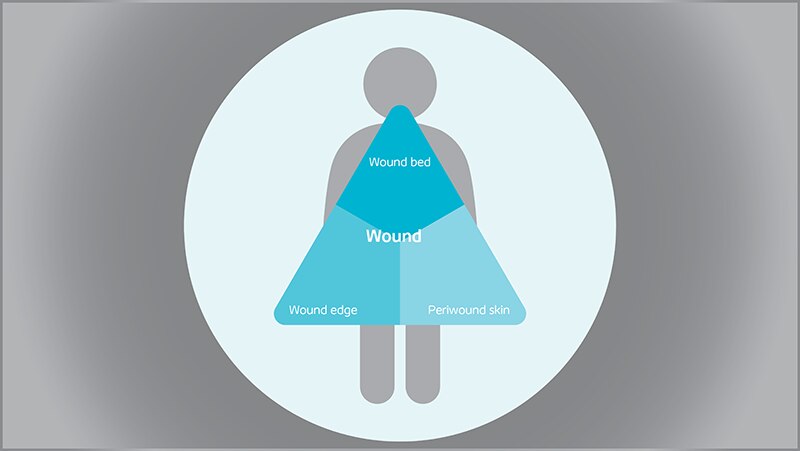
Triángulo de evaluación de las heridas
Realice una evaluación holística y sistemática de la herida con nuestra herramienta.
